教えて先生!大量出血と止血
全体
Q大量出血において、フィブリノゲンがカギを握っている理由は?
大量出血においてフィブリノゲン(Fib)は止血の重要なカギを握っています。
主な理由を以下に挙げます。
-
1
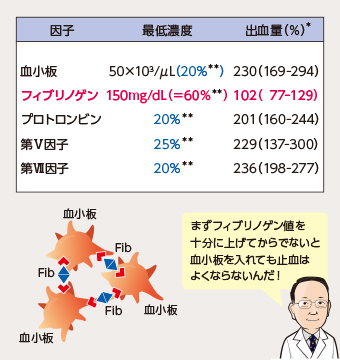
凝固反応は増幅系であり、最終段階基質のフィブリノゲンは、
凝固因子の中でも最も多く必要(基準値の約60%)となるため、
止血可能限界が最も早く下回ります1)。 -
2
線溶亢進時にはプラスミンが増加し、フィブリン血栓だけでなく、
フィブリノゲンも分解します。 -
3
フィブリノゲンは、血小板が機能(凝集・粘着)するための
必須タンパクです。
血小板が十分あってもFibが不足している状態では止血不全となります。
参考文献
1)Hiippala ST, Myllylä GJ, Vahtera EM. Hemostatic factors and replacement of major blood loss with
plasma poor red cell concentrates.
Anesth Analg. 1995;81:360-365.

教えてくださったのは
埼玉医科大学総合医療センター
輸血細胞医療部
教授山本 晃士先生
全体
Q大量出血の際にフィブリノゲンを迅速測定するメリットは?
中央検査室で測定する場合には、通常、検体採取後から結果報告まで
20~40分を要します。
大量出血時には毎分50~100mLほどの出血があると推測され、
20分後には1,000~2,000mLもの出血量増加をきたす可能性があります。
即ち、20分後に結果を得た時には、
その時点での真の値と乖離している可能性があります。
現場でPOCTでフィブリノゲン値を測定できれば、
リアルタイムの結果に基づき、血液製剤および投与量を決定できるため、
止血治療をただちに開始することが可能になります。

教えてくださったのは
埼玉医科大学総合医療センター
輸血細胞医療部
教授山本 晃士先生
製品情報
産科関連
Q妊産婦のフィブリノゲンの基準値は?産科危機的出血の可能性を考慮すべき異常値は?

女性の非妊娠時のフィブリノゲン基準値は250~300mg/dLですが、
妊娠週数と共に上昇し、妊娠後期(28〜42週)には
345〜668mg/dLに達するとの報告があります1)。
よって分娩時に大量出血が認められフィブリノゲン値が
200mg/dLを切るようであれば、明らかに低フィブリノゲン血症が
進行していると考え、産科危機的出血の可能性を考慮すべきでしょう。
尚、欧米では250mg/dLでも異常値と判断すべきとの議論があるようです。
参考文献
1)妊娠と凝固 一般社団法人日本血栓止血学会用語集
https://jsth.medical-words.jp/words/word-186/

教えてくださったのは
埼玉医科大学総合医療センター
輸血細胞医療部
教授山本 晃士先生
産科関連
Q搬送元で血中フィブリノゲン値を測定することは、搬送後にどのように役立つか?
母体搬送となる場合、元施設で血中フィブリノゲン値を測定しお伝えいただく事で、搬送先の病院では治療戦略についてより詳細に検討することができます。
血液製剤が不足するような場合には血液センターから取り寄せる必要がある為、血中フィブリノゲン値を早い段階で知っておくことは非常に重要です。
フィブリノゲン製剤の適正使用基準に関しては、製剤の乱用を防ぐため、患者さんの血中フィブリノゲン値が低値(150mg/dL
未満)であることを確認する必要があります。
しかし、「例外的に、持続する危機的出血で患者さんの生命に危険を及ぼすと判断される場合には、検査結果を待たずにフィブリノゲン製剤の投与を行うことが許容される。」とあります。
そのため、危機的状況においては医師の判断で到着時からフィブリノゲン製剤を投与することも検討されます。
ただし、その場合には
投与後の血中フィブリノゲン値の確認が重要となります。


教えてくださったのは
順天堂大学医学部附属浦安病院 産婦人科 科長
教授牧野 真太郎先生
産科関連
Q産科危機的出血時に、患者さんの容態をできるだけ維持した状態で搬送するには?
現在順天堂大学浦安病院では、産後出血で搬送元となる一次施設に対して、可能な限り子宮止血バルーンを入れることをお願いしています。
バルーンタンポナーデは、1次施設で対応可能な簡易的且つ効果的な止血法なので、救急車を待っている間に子宮バルーン留置を実施することも可能です。
搬送時の出血量を抑えるだけでその後の治療予後が良くなるとのデータもあるため、なるべく子宮止血バルーン等で止血治療を行いながら搬送することが良いでしょう。高次施設に到着時に出血がすでに止まっていたとしても全く問題ありません。
また、救急領域では大量出血の搬送中に血漿と細胞外液を投与群での比較研究が実施されており、血漿投与群のほうが救命率は高かったとのエビデンスが出されてきています1)。
産科危機的出血においても同様の有効性があると思います。今後さらなる治療戦略の発展が期待されます。
引用文献
1)Association of Prehospital Plasma Transfusion With Survival in Trauma Patients With Hemorrhagic Shock When Transport Times Are Longer Than 20 Minutes A Post Hoc Analysis of the PAMPer and COMBAT Clinical Trials
止血バルーン留置による搬送時の減血効果
(イメージ図)


教えてくださったのは
順天堂大学医学部附属浦安病院 産婦人科 科長
教授牧野 真太郎先生
産科関連
Q分娩後の異常出血の際に行うべき血液検査とその解釈は?
分娩後に異常出血(単胎経腟分娩で800mL以上、帝王切開で1500mL以上)が発生した際には、すぐに血算と凝固検査を行ってください。
血算はヘモグロビン濃度(Hb)と血小板数(Plt)を、凝固検査はフィブリノゲン値(Fib)を優先的に評価します。
各データで貧血や止血機能異常を把握すると同時に、HbとFibの比:「H/F
ratio1)」 (=Hb÷Fib×1000)を算出します。
H/F
ratio≧100と高い場合は、出血量に見合わずFibが著明に低下する消費性凝固障害を反映し、以降の大量出血リスクがとても高いです1,2)。
多項目の凝固検査が可能な施設では、プロトロンビン時間(PT、PT-INR)とFDP、Dダイマー(少なくともどちらか一方)も含めて評価します。
羊水塞栓症や常位胎盤早期剥離は消費性凝固障害をきたす産科疾患です。発症初期は、出血量は通常0〜1500mL程度とそれほど多くなく、血圧・脈拍、Hb、Pltは比較的保たれていますが、Fibは著明に低下、FDPやDダイマーは著明に上昇します。
分娩後の異常出血例でH/F
ratioが上昇している場合は、これらの疾患を想定し、輸血などの治療、高次施設への搬送を考慮するとよいでしょう。
表 分娩後の異常出血を引き起こす産科疾患と検査値変化
| 基礎疾患 | 病態 | ヘモグロビン濃度 | フィブリノゲン値 | FDP Dダイマー |
血小板数 |
|---|---|---|---|---|---|
| 羊水塞栓症 常位胎盤早期剥離 |
消費性凝固障害+線溶亢進 出血量に見合わず Fib値が著明に低下 |
→ 発症初期 |
↓↓ 100mg/dL以下 のことが多く 短時間で低下 |
↑↑ FDP80μg/mL以上 Dダイマー40μg/mL以上 値が3〜4ケタの症例が多い |
→ 発症初期 |
| 弛緩出血 前置胎盤 子宮破裂 頸管裂傷 癒着胎盤など |
希釈性凝固障害 出血量に応じて Fib値が低下 |
↓ 出血量に応じて |
↓ 出血量に応じて |
↑ 値はほとんどの 症例は2ケタ |
↓ 出血量に 応じて |
参考文献
1)Oda T,et al. Consumptive Coagulopathy involving Amniotic Fluid Embolism: The Importance of Earlier Assessments for Interventions in Critical Care. Crit Care Med 48;e1251-e1259,2020
2)妊産婦死亡症例検討評価委員会 日本産婦人科医会母体安全への提言 2020 Vol.11;69-80,2021

教えてくださったのは
浜松医科⼤学医学部附属病院 産科婦人科
⼩⽥ 智昭先⽣
産科関連
Q産科危機的出血時に必要なPOCTはフィブリノゲンの他に
FDPやDダイマーの測定も必要?
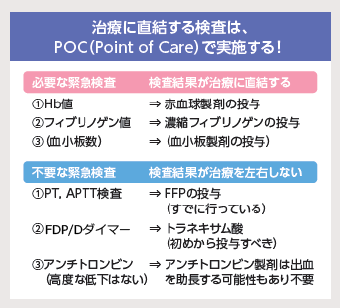
FDPやDダイマーはフィブリン血栓およびフィブリノゲンの
分解産物なので、産科出血では血栓溶解の亢進度を表す指標となります。
すなわち線溶亢進に対する線溶抑制治療の目安となります。
ただし、発症初期より抗線溶剤トラネキサム酸は投与されているはずであり、
FFP輸血で線溶阻害因子α2-プラスミン・インヒビターも補充されるため、
必ずしもFDPやDダイマーをPOCTで把握する必要はありません。
フィブリノゲン補充を十分に行いながら検査結果を待ち、線溶亢進の程度を
評価すれば大丈夫でしょう。
Dダイマーに比してFDPが高度に上昇している場合には、
羊水塞栓症や常位胎盤早期剝離が疑われますので、
病因・病態の診断には有用と考えられます。

教えてくださったのは
埼玉医科大学総合医療センター
輸血細胞医療部
教授山本 晃士先生
産科関連
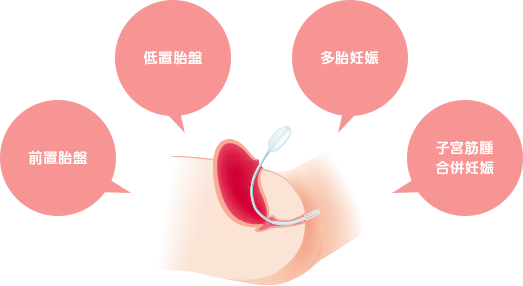
Q子宮止血バルーンはどのような症例で準備をしておくべきか。
分娩時の大量出血が予想される症例では、事前に準備をしておくべきと考えています。
具体的な症例としては、前置胎盤・低置胎盤・多胎妊娠・子宮筋腫合併妊娠などです。
帝王切開後に帰室し子宮出血があった場合、ベッド上では経腟でのバルーン挿入が難しいことがあります。
そのため、分娩時の大量出血が想定される帝王切開では、術中に経腹的に子宮止血バルーンの挿入を行っておくことが有効であると考えられます。

教えてくださったのは
順天堂大学医学部附属浦安病院 産婦人科 科長
教授牧野 真太郎先生
製品情報
心臓血管外科関連
Q心臓血管外科手術において止血モニタリングを行う意義は?
心臓血管外科手術では人工心肺(CPB)離脱後に凝固障害に陥ることが多く、新鮮凍結血漿の全使用量の約30%は心臓血管外科で使用されています1)。
CPB中はCPB回路充填液や心筋保護液などによって血液が希釈され、さらにヘパリンによる抗凝固でも凝固因子の活性化を完全には阻害できないため凝固因子の消費が生じます。その結果、CPB離脱時は凝固因子や血小板が低下し止血困難となります。凝固因子の中でも血液希釈や消費によって最も早期に止血限界閾値まで低下するのはフィブリノゲンであり2)、CPB離脱時のフィブリノゲン濃度とその後の赤血球製剤大量投与の関連を調べた研究では、フィブリノゲン濃度が150mg/dL以下の場合は大量輸血率が高くなることが示されています3)。また、その閾値以下ではクリオプレシピテートの投与率も上昇しており、CPB離脱時のフィブリノゲン濃度が低いと止血に難渋し赤血球製剤とともにフィブリノゲン補充が必要となります。
したがって、CPB離脱時は、迅速にフィブリノゲン濃度を評価し治療を開始する必要があります。ただし、凝固障害が進行した症例では、フィブリノゲン以外の凝固因子や血小板の低下も止血困難に影響しているので、全血球計算(CBC)や血液粘弾性検査なども組み合わせて凝固異常の診断を進めるべきです(下表)。
| POCフィブリノゲン検査 | 血液粘弾性検査 | |
|---|---|---|
| 活用目的 | フィブリノゲン濃度評価 | 全血凝固能の評価と凝固異常の鑑別診断 |
| 評価項目 | フィブリノゲン濃度 | トロンビン産生能、フィブリン重合能、 血小板数・機能、線溶亢進など |
| 所要時間 | 約2分(別途ヘマトクリット測定必要) | 10ー60分(評価項目によって異なる) 凝固機能は10-15分 |
| 解釈難易度 | 容易 | やや専門的知識が必要 |
| 1回測定あたりの費用 | 約1,500円 | 約10,000円 |
参考文献
1) 日本輸血・細胞治療学会.令和5年度血液製剤使用実態調査データ集
http://yuketsu.jstmct.or.jp/wpcontent/uploads/2024/05/a38fba8d716b313d3a1b242d9606fec9.pdf (2024年6月1日閲覧)
2) Anesth Analg 1995; 81(2): 360-5.
3) Anesth Analg 2013;117(1):14-22

教えてくださったのは
東京慈恵会医科大学麻酔科学講座
教授香取 信之先生
心臓血管外科関連
Q心臓血管外科手術における止血モニタリングPOCT活用の実際
いつ・どこで・誰が測定し・結果をどのように活用しているのか?
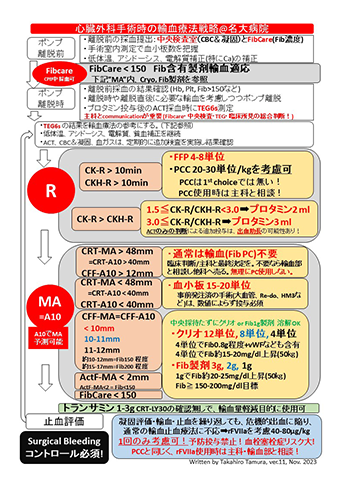
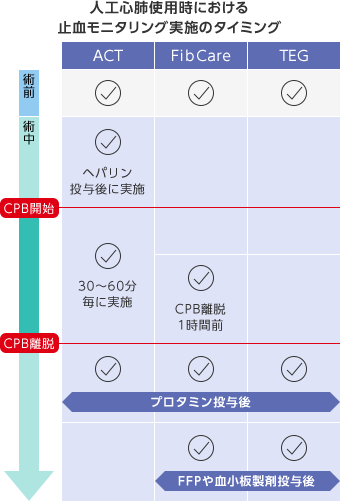
当施設では、心臓血管外科手術を行う手術室内にPOCフィブリノゲン測定装置(FibCare)、血液粘弾性検査装置(TEG)、ACT測定器を設置しており、麻酔科医が、麻酔導入後 FibCare、TEG、ACTの測定を実施し、血液凝固能を評価しています。
ヘパリン投与後にACTが480秒以上に延長していることを確認して人工心肺(CPB)を開始し、CPB中も30-60分ごとにACTをチェックして抗凝固を維持しています。また、CPB離脱の約1時間前に体外循環技術認定士がFibCareでフィブリノゲン濃度を測定し麻酔科医に結果を報告します。この時点でフィブリノゲン濃度が150mg/dL以下の場合は、新鮮凍結血漿(FFP)を準備して離脱直前または離脱後に投与しています。
CPB離脱後、プロタミン投与した後(ヘパリン拮抗)に、ACT、TEG、FibCareで測定し、ACTとTEGでヘパリンの拮抗を確認し、FibCareとTEGでフィブリノゲン濃度・フィブリン重合能の評価、TEGでトロンビン産生や血小板の評価と線溶亢進の有無を確認しています。FFPや血小板製剤を投与した際には、再度TEG、FibCareで測定するとともに術野の止血の様子を確認し、追加治療の必要性を評価しています。フィブリノゲン濃度の上昇が十分でなく止血も不良の場合には、フィブリノゲン製剤の投与も考慮しています。

教えてくださったのは
東京慈恵会医科大学麻酔科学講座
教授香取 信之先生
心臓血管外科関連
Q 人工心肺を使用した心臓血管手術時の輸血戦略とは?
止血管理に関するPoint-of-Care Testing(POCT)も様々な装置が販売されており、Patient Blood Managementの一端を担う、麻酔科医、臨床工学技士、外科医、看護師は、止血モニターの結果判読の基礎を理解し、止血/輸血戦略に共通認識を持つ必要があります。
当院では、止血管理用のPOCTとしてフィブリノゲン測定装置のFibCareと血液粘弾性検査装置(TEG)を採用しており、前者は数分で、後者もA10を利用すれば約10分で測定が可能です1)。これらの測定結果を誰もが迅速で簡便に判読できるよう、アルゴリズム(図)を作成し、手術室および集中治療室において運用しています。
本アルゴリズムにより、人工心肺(CPB)離脱前にフィブリノゲン含有製剤の溶解判断が可能になります。CPB離脱前のHot Shotを注入するタイミングでFibCareで検査を行い、フィブリノゲン値(Fib値)が150mg/dL未満であればクリオプレシピテート等のフィブリノゲン含有製剤の溶解を開始し、プロタミン投与後に溶解済みの製剤を投与し、投与後、FibCareでフィブリノゲン値が目標値に達していることを確認しています。また、プロタミン投与後には、活性化凝固時間測定(ACT)、TEGを測定し、追加の必要輸血判断を行います。FibCareのフィブリノゲン値がボーダーライン付近だった場合には、数値にこだわるのではなく、術野の凝固状態やTEGなどの結果を参考に外科医と方針を決めています。
POCTを活用したアルゴリズムの導入により、赤血球製剤および新鮮凍結血漿製剤は優位に必要量が減少しており2)。血液製剤利用の適正化に貢献できると言えます。
参考文献
1) Tamura T, et al. Amplitude at 10 min in thromboelastography predicts maximum
amplitude: a single-center observational study. J Anesth. 2024;38:136-140.
PMID: 38212407
2)Tamura T, et al. Thromboelastographic evaluation after cardiac surgery optimizes
transfusion requirements in the intensive care unit: a single-center retrospective
cohort study using an inverse probability weighting method. Gen Thorac
Cardiovasc Surg. 2024;72: 15-23. PMID: 37173610

教えてくださったのは
名古屋大学大学院 医学系研究科 麻酔蘇生医学講座
准教授田村 高廣先生
心臓血管外科関連
QFibCareと他の測定装置との相関は?人工心肺中の血液検体で測定できるのか?
中央検査室での血漿フィブリノゲン濃度測定には、Clauss法が利用されている施設が多く、検査結果取得までには30分以上、場合によっては45分以上要することもあります。刻一刻と凝固状態が変化する大量出血時や心臓外科手術などの急迫な状況において、より迅速にフィブリノゲン濃度の結果を得る事は、止血管理において非常に重要な側面を持ちます。
人工心肺を使用した低体温循環停止を伴う大動脈手術において、mildもしくはmoderate hypothermiaの血液検体にて、FibCareと中央検査室のフィブリノゲン濃度に関する相関性をみると、非常に良好な相関関係を持つ1)ことが分かります(図)。
FibCareは、外来・病棟・各診療科の手術時のみならず、大量出血時、さらにはフルヘパリン下の人工心肺中においても利用可能であり、Patient Blood Managementを実行する上でも、有用な機器といえます。
参考文献
1) Yamada A, Tamura T, et al. FibCare® shows correlation with fibrinogen levels by the Clauss method during cardiopulmonary bypass.
Nagoya J Med Sci. 2023;85: 310-318. PMID: 37346828
図 FibCareと中央検査室のフィブリノゲン濃度の相関(参考文献1 より改変)

(a) total, (b) mild hypothermia(28-34℃),and (c) moderate or severe hypothermia(<28℃)

教えてくださったのは
名古屋大学大学院 医学系研究科 麻酔蘇生医学講座
准教授田村 高廣先生
製品情報